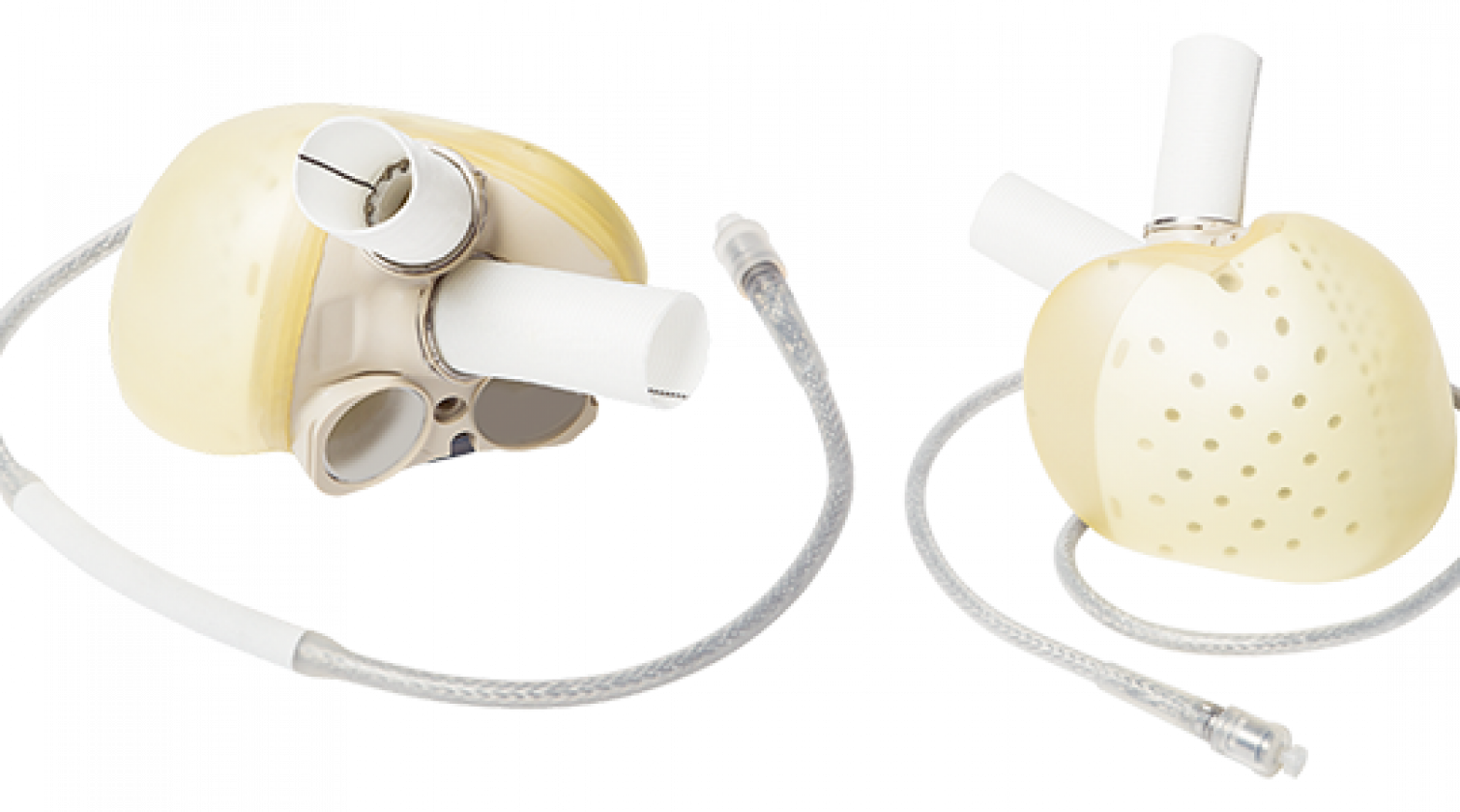
Beeld: Carmat
Beeld: CarmatBegin november 2021 werd bij de eerste patiënt in Nederland het hart verwijderd en vervangen door een artificieel hart. Dit gebeurde in het UMC Utrecht tijdens een acht uur durende operatie. De implantatie van dit kunsthart, de zogenaamde Aeson, werd gedaan door cardiothoracaal chirurg Faiz Ramjankhan in het kader van een internationale CE-studie (zie kader onderaan de pagina).
De voorbereidingen voor deze ingreep begonnen al in 2018. ‘We hebben onder meer cardiologen,
intensivisten en verpleegkundigen hiertoe opgeleid en het kernteam is in Parijs geweest om daar getraind te worden’, vertelt Ramjankhan. In juli 2021 gaven de Medisch Ethische Toetsingscommissie
(METC) en de Inspectie Gezondheidszorg en Jeugd (IGJ) groen licht voor deelname aan deze internationale studie. Door de ruchtbaarheid onder cardiologen worden steeds meer potentiële kandidaten naar het UMC Utrecht verwezen voor screening.
Steunhart geen optie
Dr. Kevin Damman, cardioloog in het UMC Groningen, was de verwijzend cardioloog van de eerste Nederlandse patiënt die een Aeson ontvangen heeft. ‘Deze patiënt kampte al ongeveer acht jaar met hartfalen en ging vooral de laatste jaren achteruit. Vanwege biventriculair hartfalen was een linkszijdig steunhart geen optie. Ook voor een harttransplantatie bestond een contra-indicatie. Deze patiënt restte in de huidige stand van de cardiologische praktijk alleen nog palliatie. Omdat hij als vijftiger nog vrij jong was en in een redelijk goede conditie verkeerde, kwam hij in aanmerking voor deelname aan de studie met het kunsthart.’ De kwaliteit van leven verbeterde duidelijk in de eerste maanden na de ingreep. Helaas overleed de patiënt eind juni, bijna acht maanden nadat het kunsthart werd geïmplanteerd. Naar de oorzaak van het overlijden wordt nog verder onderzoek gedaan.
Experimentele behandeling
Wereldwijd zijn er tot nu toe zo’n 30 tot 40 van dit type kunstharten geïmplanteerd. Soms als overbrugging tot transplantatie, in andere gevallen als destination therapy, omdat de patiënt geen kandidaat voor harttransplantatie meer kan worden. Bij de eerste Nederlandse patiënt werd destijds gesproken over bridge to decision of bridge to candidacy. ‘Die termen gebruiken we wanneer de patiënt niet of nog niet in aanmerking komt voor een donorhart’, aldus Damman.
Aan de CE-studie kunnen patiënten meedoen met eindstadium biventriculair of rechtszijdig hartfalen. ‘Samen met de METC hebben we ervoor gekozen om dit kunsthart in eerste instantie in te zetten bij patiënten die op dit moment geen kandidaat zijn voor een harttransplantatie, bijvoorbeeld vanwege comorbiditeit’, vertelt dr. Linda van Laake, cardioloog in het UMC Utrecht. ‘De reden is dat het momenteel in Nederland nog een experimentele behandeling is. Een donorhart is nog altijd de gouden standaard, dus patiënten die daarvoor in aanmerking komen mogen we geen Aeson geven.’
 Beeld: Carmat
Beeld: CarmatTijdig doorverwijzen
Omdat de eisen voor dit kunsthart iets minder streng zijn dan voor een harttransplantatie, zijn er patiënten die wel in aanmerking komen voor een artificieel hart, maar niet voor een donorhart. Pulmonale hypertensie is bijvoorbeeld een contra-indicatie voor een harttransplantatie, maar niet voor een kunsthart. Ook een verminderde nierfunctie is bij de Aeson minder vaak een probleem, omdat immunosuppressiva niet nodig zijn. Er zijn ook contra-indicaties voor de Aeson, zoals een klein postuur. ‘Het apparaat is vrij groot en moet wel in de thorax passen. Bij twijfel over de mogelijkheden vragen we cardiologen om patiënten altijd door te verwijzen naar een van de advanced hartfalencentra in Groningen, Rotterdam, Leiden of Utrecht. Daar wordt vervolgens bekeken of een patiënt in aanmerking komt voor een steunhart of een donorhart. Is dat niet het geval, maar is een kunsthart mogelijk wel een optie, dan verwijzen de hartfalencentra de patiënt naar ons. We screenen alle patiënten intensief voordat ze eventueel in aanmerking komen voor deze nieuwe therapie’, vertelt Van Laake.
Ramjankhan benadrukt dat het belangrijk is om bij patiënten met ernstig hartfalen niet te lang te wachten met een verwijzing naar een van de advanced hartfalencentra. ‘We krijgen soms patiënten doorgestuurd die we liever eerder hadden gezien, want hoe beter de conditie van een patiënt, hoe beter de uitkomst is.’ Hij vindt een artificieel hart op dit moment de meest veelbelovende oplossing voor patiënten met ernstig biventriculair hartfalen die (nog) niet getransplanteerd kunnen worden. ‘In sommige landen worden er twee steunharten geplaatst, maar als overbruggingstherapie is de overleving daarmee voor Nederland te kort, vanwege de lange wachtlijst voor een donorhart.’
Slagfrequentie variabel
De Aeson is een technisch hoogstandje met een verbeterde techniek ten opzichte van de left ventricular assist device (LVAD). ‘Zo’n steunhart is een elektromagnetische pomp waarbij het bloed direct in contact komt met de mechanische onderdelen. Dat geeft risico op bloedstolsel’, legt Damman uit. ‘Bij de Aeson is er geen contact tussen bloed en metalen onderdelen. Het hartzakje van een rund wordt gebruikt om de bewegende delen te bekleden. Deze bewegende delen zorgen ervoor dat het bloed wordt aangezogen en voortgestuwd naar het lichaam. Het tromboserisico is hierdoor veel lager.’ De Aeson bevat verschillende sensoren die onder meer meten hoeveel cardiale output er nodig is. ‘In de automatische modus waarin het apparaat normaal staat is het slagvolume gefixeerd, maar is de slagfrequentie variabel en past deze zich bij inspanning aan’, aldus Van Laake. Infecties rondom de aandrijflijn zijn wel een risico, net als bij een LVAD. ‘Patiënten worden door ons intensief begeleid en krijgen een uitgebreide training, over onder meer het verwisselen van de batterij, die vier tot zeven uur meegaat. Ze leren wat ze moeten doen als er een alarm afgaat. Wij hebben ook protocollen klaarliggen voor als de patiënt ons belt met een probleem.’
Wachtlijststerfte
De langste periode dat iemand met een kunsthart heeft rondgelopen is nu ongeveer twee jaar. ‘We denken dat de Aeson langer mee kan gaan en voor sommige mensen zelfs een permanente oplossing kan zijn, maar de maximale levensduur kennen we nog niet’, zegt Van Laake. Patiënten die de Aeson ontvangen, worden levenslang gevolgd om de langetermijnresultaten in kaart te brengen. ‘Nederlandse patiënten zullen het kunsthart in de praktijk meestal langer dan zes maanden houden, ook bij – in de toekomst – overbruggingstherapie als ze in principe in aanmerking komen voor een donorhart, vanwege de lange wachtlijst. Met een steunhart overbruggen patiënten regelmatig vier tot vijf jaar voordat ze aan de beurt zijn voor een harttransplantatie. Nu overlijdt een op de zeven patiënten vóór er een donorhart beschikbaar komt. Het zou heel mooi zijn als we de wachtlijststerfte verder kunnen terugdringen met het kunsthart.’
IN HET BASISPAKKET?
In Frankrijk kreeg in 2013 de allereerste patiënt ter wereld een kunsthart van het type Aeson.
In 2016 begon de Franse fabrikant Carmat met de internationale PIVOT-studie, waaraan het UMC Utrecht nu deelneemt. Doel van de studie is om bij 20 patiënten de Aeson te implanteren.
Ramjankhan is principal investigator van deze studie. ‘Er kunnen nog een paar patiënten geïncludeerd worden, maar Carmat heeft de studie momenteel om technische redenen gepauzeerd. We verwachten dit najaar weer te kunnen beginnen met een verbeterde versie van de Aeson.’ De resultaten zullen waarschijnlijk eind 2023 of begin 2024 bekend zijn. De Aeson heeft in december 2020 CE-markering gekregen. ‘Als de studieresultaten positief zijn, zouden we het graag in het basispakket willen laten opnemen. We zijn daarom nu al in overleg met het ministerie over de financiering. Het is een prijzige therapie, maar er zullen nooit honderden mensen zijn die ervoor in aanmerking komen. Jaarlijks zal het waarschijnlijk gaan om enkele tientallen patiënten.’ Ongeveer 240.000 Nederlanders hebben de diagnose hartfalen gekregen, deze groep groeit door de vergrijzing.
 Beeld: UMC Groningen
Beeld: UMC GroningenDr. K. (Kevin) Damman is cardioloog en medisch hoofd harttransplantatie in het Universitair Medisch Centrum Groningen.
 Beeld:UMC Utrecht
Beeld:UMC UtrechtDr. L.W. (Linda) van Laake is cardioloog en associate professor Advanced Heart Failure in het UMC Utrecht. Haar specialisaties zijn hartfalen, harttransplantatie en mechanische ondersteuning van de circulatie.
 Beeld: UMC Utrecht
Beeld: UMC UtrechtF.Z. (Faiz) Ramjankhan is cardiothoracaal chirurg in het UMC Utrecht. In november
2021 implanteerde hij het eerste artificiële hart in Nederland bij een patiënt met eindstadium biventriculair hartfalen.